Basics
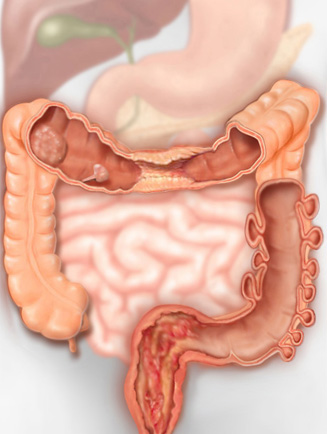
Das Kolonkarzinom ist den westlichen Ländern verantwortlich für die zweithäufigste Krebstodesursache, bei der Frau nach dem Mammakarzinom, beim Mann nach dem Lungenkarzinom. Es tritt meist erst nach dem 50. Lebensjahr auf, ausser bei seltenen genetischen Syndromen. Männer und Frauen sind ungefähr gleich häufig betroffen. In westlichen Ländern beträgt die Häufigkeit bei Personen mit durchschnittlichem Risiko 5%. Das Kolonkarzinom entwickelt sich aus der Dickdarmschleimhaut fast immer aus Polypen. Die Überlebensrate nach chirurgischer Resektion hängt vom Tumorstadium ab, sie beträgt bei frühen Stadien über 90%.
Spezielle Risikofaktoren
- Vorgeschichte mit adenomatösen Polypen oder operiertem Kolonkarzinom
- Positive Familiengeschichte mit adenomatösen Polypen oder Kolonkarzinom
- Positive Familiengeschichte mit häufigen Karzinomen der Mamma, der Ovarien, der Gebärmutter, etc.
- Chronisch entzündliche Darmkrankheiten wie Kolitis ulzerosa und M.Crohn.
- Vererbte Syndrome wie familiäre adenomatöse Polypose (FAP) und Lynch Syndrom
- Ernährung mit viel tierischen Fetten, viel rotem Fleisch, gegrilltes Fleisch
Symptome
Das Kolonkarzinom macht sich in der Regel leider erst bemerkbar, wenn es bereits fortgeschritten ist. Es kann sich dann äussern mit Blutabgang oder durch Bauchkrämpfe infolge Obstruktion des Darmlumens. Wenn das Karzinom kurz vor dem Anus sitzt (Rektumkarzinom), kann es zu Stuhldrang führen und zu unkontrolliertem Gas- und Schleimabgang.
Vorsorge
Das Ziel der Vorsorge ist, die Entwicklung des Karzinoms zu verhindern (Primärprävention) oder dann mindestens die Vorstufen (Polypen) oder noch heilbare Frühstadien des Karzinoms zu erfassen (sekundäre Prävention).
Primäre Prävention
- Reduktion von tierischen Fetten, rotem Fleisch und gegrilltem Fleisch
- Regelmässiges körperliches Training
- Eventuell Einnahme von niedrig dosiertem Aspirin (nur nach Rücksprache mit dem Arzt)
Sekundäre Prävention
- Stuhltest: Karzinome und grosse Polypen bluten oft leicht, ohne dass von Auge Blut im Stuhl gesehen werden kann (okkultes Blut). Die Stuhltests sollen dieses okkulte Blut entdecken. Die Tests sollten jährlich ab dem 50. Lebensjahr gemacht werden. Leider sind die Tests sehr ungenau, sie erfassen nur etwa 10% der Polypen und ca. 25% der Karzinome. Zudem gibt es viele falsch positive Resultate durch harmlose Blutungen aus der Schleimhaut oder von Hämorrhoiden.
- Kolographie: Die Innenansicht des Dickdarms kann mit einer speziellen Computertomographie Technik dargestellt werden. Dazu ist eine vollständige Darmreinigung wie für die Darmspiegelung nötig. Polypen werden aber erst ab einer Grösse von 1 cm zuverlässig erfasst. Stuhlreste sind zudem oft schwer von Polypen zu unterscheiden. Wenn Polypen oder ein Karzinom gefunden werden, ist eine Koloskopie notwendig, um die Polypen abzutragen oder Biopsien vom Karzinom zu entnehmen. Für die Koloskopie ist dann nochmals eine Darmreinigung nötig. Aus diesen Gründen wird die Kolographie nicht als Routineuntersuchung eingesetzt – es sind auch die dabei verwendeten Röntgenstrahlen zu beachten. Als einziger Vorteil der Kolographie sind zufälig gefundene Pathologien, die ausserhalb des Darmes liegen, zu erwähnen.
- Kamerakapselendoskopie: Die Darstellung des Kolons mit der Kamerakapsel ist noch nicht genügend entwickelt. Zudem birgt sie die gleichen Nachteile wie die Kolographie (keine Polypektomie und keine Biopsieentnahme möglich).
- Darmspiegelung (Koloskopie): Die Koloskopie ist die Untersuchungsmethode der Wahl. Es können kleinste Polypen gesehen, gleichzeitig können Biopsien entnommen und Polypen abgetragen werden. Die Genauigkeit ist jedoch stark von der Qualität der Darmreinigung abhängig. Bei Personen mit durchschnittlichem Risiko wird die Koloskopie ab dem 50. Lebensjahr alle 10 Jahre empfohlen. Da sich eine Zunahme von flachen, teils schwer erkennbaren Polypen abzeichnet, wird eine Verkürzung der Intervalle diskutiert. Bei Vorliegen spezieller Risikofaktoren sollte das Vorsorgeprogramm mit dem Arzt besprochen werden.
Nachsorge
Dies betrifft Patienten bei denen Polypen entfernt wurden oder ein Kolonkarzinom operiert wurde. Das Nachkontrollschema nach Polypenentfernung hängt von der mikroskopischen Analyse des entfernten Polypen ab und davon, ob der Polyp mit Sicherheit vollständig entfernt werden konnte.
Mit der Nachsorge nach operiertem Kolonkarzinom will man ein Lokalrezidiv oder Metastasen ausschliessen aber auch neu entstandene Polypen entfernen. Die Nachkontrollen beinhalten Laboranalysen, Ultraschall, CT, Endosonographie (beim Rektumkarzinom) und Koloskopie.
Therapie
Patienten mit einem Karzinom, das in einem gestielten Polypen gewachsen ist und das auf die Schleimhaut beschränkt ist, sind durch die Polypektomie geheilt. Karzinome in flachen Polypen die auf die Schleimhaut begrenzt sind, können ebenfalls endoskopisch entfernt werden. Diese Technik ist jedoch sehr anspruchsvoll und aufwendig und kann nur in spezialisierten Zentren durchgeführt werden.
Karzinome, die bereits über die Schleimhaut hinaus in die Tiefe gewachsen sind, müssen chirurgisch reseziert werden. Für Karzinome, die bereits über die Darmwand hinaus gewachsen sind oder Lymphknotenmetastasen aufweisen, empfiehlt man trotz radikaler Operation eine anschliessende Chemotherapie. Bei gewissen Stadien des Rektumkarzinoms vergrössert sich die Überlebenschance, wenn vor der Operation eine kombinierte Radio-Chemotherapie durchgeführt wird.