Basics
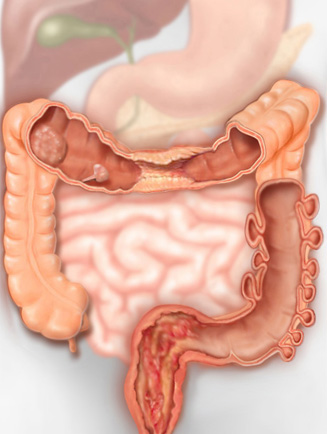
Die Colitis ulcerosa ist eine chronisch entzündliche Darmkrankheit (Inflammatory Bowel Disease, IBD). Zusammen mit dem M. Crohn ist sie eine der häufigsten Formen der IBD. Die Kolitis ulzerosa manifestiert sich nur im Kolon und Enddarm (Rektum). Die Entzündung spielt sich nur in der Schleimhaut ab. Sie äussert sich als Schwellung und Rötung der Schleimhaut, bei stärkerer Ausprägung in Form von grossflächigen Ulzera. Die Krankheit beginnt oft im Rektum und kann auf diesen Darmabschnitt beschränkt bleiben. Meist dehnt sich die Kolitis mit der Zeit aus, zunächst auf das linksseitige Kolon und gelegentlich über den ganzen Dickdarm (Pankolitis). Typischerweise verläuft die Kolitis ulzerosa schubweise mit Phasen von spontaner Besserung (Remission). Wie beim M.Crohn liegt als Ursache ein Fehlverhalten des Immunsystems des Darmtrakts vor, das eine Entzündung aktiviert mit Zerstörung der Darmschleimhaut. Die Ursache(n) für das Fehlverhalten des Immunsystems ist nicht bekannt. Wie beim M.Crohn ist sie mindestens teilweise genetisch bedingt. Für die Auslösung eines Schubes spielen Infekte, Nahrungstoxine, Medikamente und Stress eine Rolle. Eine spontane Heilung ist sehr selten, auch Medikamente können die Krankheit nicht heilen.
Symptome
Die häufigsten Symptome sind Durchfall, Blut- und Schleimabgang und Bauchkrämpfe. Weitere Symptome sind Müdigkeit, Appetitlosigkeit, Fieber und Gewichtsverlust. Oft kommen Gelenkentzündungen, Haut- und Augenentzündungen dazu. Begleitenden Entzündungen der Gallenwege und der Leber können sich in einer Gelbsucht äussern.
Folgekrankheiten
Die häufigsten Folgekrankheiten sind auf die chronische Diarrhoe und den Blutverlust zurückzuführen mit Eisenmangel, Blutarmut und Gewichtsverlust. Ein schwerer Schub kann eine Überdehnung des Kolons mit Sepsis und Perforationsgefahr (toxisches Megakolon) zur Folge haben. Nach zehnjähriger Dauer der Kolitis steigt das Risiko für die Entwicklung eines Kolonkarzinoms. Dieses Risiko hängt auch vom Schweregrad und der Ausdehnung der Kolitis ab. Um Frühformen des Karzinoms zu entdecken, sind ab dem 10. Krankheitsjahr regelmässige endoskopische Kontrollen des Kolons notwendig.
Therapie
Leichte Kolitiden können mit 5-ASA Präparaten (Asacol, Pentasa, Salofalk, etc.) allein behandelt werden. Diese Medikamente stellen auch die Basistherapie dar und müssen immer eingenommen werden, um neue Schübe zu verhindern, respektive deren Häufigkeit zu reduzieren. Die dauerende Einnahme von 5-ASA Präparaten kann evtl. teilweise auch die Entwicklung eines Kolonkarzinoms verhindern. Mittelschwere Schübe müssen vorübergehend mit Kortison behandelt werden. Schwere Schübe müssen im Spital mit intravenöser Ernährung, Antibiotika und anti-TNFα Antikörper Therapie (Remicade, etc.) behandelt werden. Führt dies nicht zum Erfolg, muss der ganze Dickdarm und der Enddarm chirurgisch entfernt werden (Proktokolektomie). In einem zweiten Eingriff, wird ein neues Reservoir (Pouch) aus Dünndarm konstruiert, das an den After angeschlossen wird. Ein solcher chirurgischer Eingriff ist auch beim Auftreten eines Karzinoms nötig.
Bis die chirurgische Rekonstruktion abgeschlossen ist, muss temporär ein künstlicher Darmausgang angelegt werden.